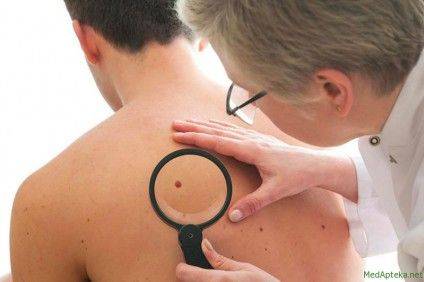
Маленька родимка – велика проблема. Не кожний знає що згорання на сонці може призвести до нашкірних ракових утворень, наприклад, меланоми. У більшості, черкащани не приділяють надто великої уваги, здавалося б, звичайній родимці і з легкістю позбавляються від неї народними або швидкими розрекламованими способами: хімічні суміші, замороження, випалювання гарячою голкою, перев’язування ниткою тощо, інформує "Інфоміст".
Однак черкаські онкологи б’ють на сполох та закликають більш відповідально ставитися до власного здоров’я, бо меланома – це підступна хвороба і її треба лікувати. Звичайна невелика родимка може виявитися початковою стадією онкологічного, невиліковного у випадку задавненості, захворювання.
Невтішна статистика
На Черкащині у минулому році зафіксували 686 випадків злоякісних новоутворень шкіри. З них 100 – це випадки меланоми. В абсолютних цифрах, це той орган який найчастіше вражається пухлинним захворюванням, не істотно відмінно до статі.
Ще 10 років тому захворюваність на злоякісні – меланомні та немеланомні – новоутворення шкіри була істотно нижча, як в Україні, так і в світі загалом. Останнім часом дана локалізація впевнено виходить на перше рангове місце. Найбільший відсоток захворюваності спостерігається в країнах, де люди вимушено потрапляють у незвичні за рівнем інсоляції (опроміненням Сонцем) умови. Наприклад, міграція жителів Англії до Австралії, де рівень захворюваності на меланому серед мігрантів натепер істотно вищий, ніж серед пристосованих аборигенів.
Щорічна захворюваність на злоякісну меланому варіює від 3-5 (у середземноморських країнах) до 12-20 (у скандинавських країнах) випадків на 100 тис. населення й продовжує зростати. За словами лікаря-хірурга-онколога ЧООД Ярослава Мельника, шкірні ракові захворювання діляться на групи: – базаліома; – плоскоклітинний рак шкіри, – меланому.
– При цьому найнебезпечнішим видом є меланома, бо має певну проблематику при лікуванні. Немеланомні захворювання мають більш доброякісний перебіг, вони лікуються досить простими способами – безконтакна радіотерапія, рентгентерапія. Опромінили – загоїлось, можна згадувати, як страшний сон. А от меланома, на жаль, такому лікуванню не піддається, – інформує Ярослав Олександрович.
Фактори ризику
– У весняно-літній період ця проблема особливо актуальна, – розповідає заступник головного лікаря Черкаського обласного онкологічного диспансеру Валерій Дума. – На здоров’я шкіри звертають не таку увагу, як на здоровя внутрішніх органів, а дарма. Шкіра – один з найбільших органів людського організму. Ій притаманна низка важливих функцій, які багатьом невідомі. Барьерна, яка відома всім. Синтетична – продукція вітаміну D під впливом ультрафіолету. Видільна – потовиділення, тощо. Сенсорна – спробуйте уявити своє життя без тактильних відчуттів або, навпаки, з їх надлишком (наприклад, біль при опіках).
Мало хто знає, що шкіра – це одна із ланок імунної системи, саме – місце локалізації однієї з її Т-клітинної ланки. Також, шкіра – активний орган міжстатевої взаємодії. Саме шкіра в певних зонах вивільняє славнозвісні феромони. І багато чого іншого, але це інша тема для розмови. Шкіра доступна огляду . Завжди, скрізь та всіма охочими, при бажанні. Нашкірні ураження, на відміну від інших, найлегше вчасно помітити, а от же, і вилікувати. Оскільки на пізніх стадіях не всі утворення піддаються лікуванню, вони швидко прогресують та призводять до тяжких наслідків.
– Світ змінюється, змінюються екологічні умови, а можливості людини до пристосування лишаються незмінними. Гучно звучить проблема озонових дірок та, відповідно, зміна інтенсивності та спектру ультрафіолетового опромінення. Зростає радіаційне забруднення довкілля та фонове іонізуюче опромінення – аварія на ЧАЕС, інші ядерні катастрофи, випробовування ядерної зброї, тощо. Радіонукліди, в більшості випадків, мають здатність лише накопичуватись…
Зростає хімічне забруднення довкілля та токсичне навантаження на живих істот. А це і повітря, і вода, і харчові продукти. Сучасними чинниками пошкоджуючого впливу на шкіру є також свідоме масове використання косметологічних засобів, виконання дерматологічних процедур із сумнівною клінічною доцільністю та безпечністю – шліфовки, імпланти, солярії, татуювання, вибілювання, автозасмага, тощо. Іноді, з подивом та болем доводиться спостерігати над тим арсеналом тортур для шкіри, яким користуються сучасниці, та й іноді сучасники. Відхід від природного способу існування, в гармонії із спадковими особливостями, тощо і є причиною зростання захворюваності на пухлинні захворювання шкіри. Тому в Україні, зокрема і в Черкасах, все частіше і частіше, діагностують меланому, – говорить Валерій Дума.
Найпоширеніша причина меланоми – жорстке ультрафіолетове опромінення. Таке, як штучне – солярії, так і природнє – сонячне . Тож люди, що вимушено підпадають під надмірне для своїх етнічно- спадкових можливостей опромінення, як то робота під сонячним опроміненням, вимушене або свідоме проживання в зонах з більш інтенсивною інсоляцією, в першу чергу належать до групи ризику. Щодо солярію… У багатьох країнах, переважно Заходу, відвідування солярію взагалі заборонене.
Засмага – хвороба 21 століття
Лікарі просять не забувати про національно-етнічні особливості українців. – Українцям географічно та, відповідно, спадково, не властива засмага взимку, тож намагання створити сонячні або “солярійні” канікули в зимовий період – величезний стрес для організму. Взагалі, засмага – це поведінкова аномалія чи хвороба 20 та 21 сторіччя, раніше засмага взагалі не сприймалася як складова краси, а навіть, навпаки..
Тенденція до засмаги має вважатись тимчасовою модою, і, насправді, вже поступово минає. Але засмага вже проявила свою біологічну (та медичну) недоцільність. Вона призводить лише до травмування шкіри, фото старіння, стимуляції появи новоутворень. Доведено, що у 2-3 осіб, що відвідували солярій у віці до 35 років, виникає онкопатологія шкіри. Більш того, навіть одноразове відвідування солярію за життя збільшує вірогідність захворіти раком шкіри на 20%.
Рекомендації перед сеансом у солярії
Лікарі не радять перед відвідинами солярію проводити косметичні процедури – чистку шкіри, пілінг тощо. Допустимі лише поживні та зволожуючі маски після сеансу. Також рекомендують перед солярієм скористатись спеціальними засобами для засмаги, вони посилять засмагу і в той час зведуть до мінімуму шкідливі наслідки. Обов’язково треба захищати волосся косинкою або шапочкою, а губи змащувати зволожуючим кремом. Жінкам варто прикривати груди, адже в цій зоні підвищена небезпека появи злоякісних новоутворень. Особливо не радять засмагати по два дні поспіль.
На другому місці серед факторів ризику – спадкова схильність: якщо у людини є близькі кревні родичі 1 та 2 ступеня, які мали меланоми чи інші ракові захворювання. Також варто бути уважними особам зі зниженим імунітетом. Згідно статистичних даних частіше в групі ризику відносно частіше опиняються жінки.
Стосовно вікових показників – люди середнього і похилого віку. Молодь має кращі захисні механізми, які не встигли нівелюватись під впливом оточуючих факторів. Але бувають випадки меланоми і у дітей молодших вікових груп… За словами фахівців, бувають прикрі випадки меланоми навіть у маленьких дітей і в таких нетипових локалізаціях, як, наприклад, очне дно, обстеження якого доступне лише офтальмологу.
Тож про меланому треба знати та пам’ятати з моменту народження. Батьки повинні регулярно оглядати шкіру дитини самостійно, а у випадку занепокоєння стосовно гостроти зору – не зволікати та звертатись до офтальмолога. Якщо говорити про зовнішні ознаки, що можуть підказувати про підвищену чутливість до дії ультрафіолету, то більше піддаються впливу УФ-випромінювання особи, що успадкували вроджений дефіцит меланіну в шкірі та іі придатках – волоссі, радужці очей. Це люди світлошкірі, світловолосі та із блакитними або зеленими очима. Крайній проявів дефіциту, а вірніше, відсутності, меланіну– альбінізм.
Діагностика
На переконання лікарів, головна проблема раннього виявлення злоякісних новоутворень – інертність населення стосовно питань профілактики захворювань, до речі, не лише онкологічних. Тут багато чинників. Це і недбалість до стану здоров’я як свого, так і найближчих оточуючих – дітей, батьків, рідних, знайомих. Це і певна зневіра суспільства у фаховості медичних працівників, яка іноді є об’єктивною, а іноді – штучною та навіяною некоректним висвітленням у ЗМІ, необізнаністю населення. Є також інші об’єктивні та суб’єктивні чинники – брак доступної своєчасної інформації, брак фахівців та діагностичного обладнання. Також практично відсутня планова системна просвітницька робота з населенням як на національному, так і на місцевому рівнях.
Потрібно активно навчати людей, що за своє здоров’я найбільш відповідальними мають бути саме вони. Насьогодні, в більшості випадків, рак, діагностований на ранніх стадіях – не вирок, і може бути вилікуваний. Саме пацієнт, а не лікар, має бути ініціатором своєчасних якісних профілактичних оглядів. В суспільстві міцно закріпився сталий стереотип “вдаваної соромливості” щодо зовнішнього огляду лікарем як жінок, так і чоловіків, в тому числі, в інтимних зонах тіла.
Онкологи наголошують на тому, що практично під час кожного звернення до лікаря любої спеціальності пацієнт має пам’ятати та не соромитись наполягати на повному зовнішньому огляд. Особливо це стосується ділянок шкіри, де самостійний огляд неможливий (задня поверхня тіла, кінцівок, тощо) а також людей, що є надмірно сором’язливими або проживають самотньо. У першу чергу треба зосереджуватись на тому, як змінюються місцеві утворення на шкірі, родинки ( науковою мовою “пігментний невус”): поява свербежу, зміна візерунку шкіри, зміна контурів, розмірів, окрасу, звиразкування, вузлоутворення, випадіння волосся з поверхні родимки.
Зазначимо, що сучасним стандартом обстеження пацієнтів з новоутвореннями шкіри є використання дерматоскопу – спеціального оптичного приладу, що дозволяє отримувати збільшене зображення досліджуваної ділянки шкіри, та, при потребі, здійснювати фотофіксацію з оцифровуванням зображення для подальшого динамічного архівування.
На Черкащині огляд з використанням дерматоскопу доступний принаймні в 3 медичних закладах. Дерматоскоп наявний в онкологічному та шкірно-вененрологічному диспансерах, деяких приватних медичних кабінетах. Хоча, кажуть лікарі, прилад має бути у кожній районній лікарні, з огляду як на діагностичну значимість використання, так і на відносну доступність придбання – вартість дерматоскопу тотожна вартості сучасного смартфона – еквівалентно 1000 доларам США. Адже наявність дерматоскопу суттєво покращує точність діагностики та може врятувати не одне життя.
Особи, в яких присутні чисельні новоутвореня на шкірі (до 30 та більше) мають перебувати під більш пильним наглядом профільних спеціалістів. Саме для таких пацієнтів і є доцільним картування родимок, як би це кумедно не звучало. При можливості, з дерматоскопічною фотореєстрацією та веденням архіву, щоб прослідковувати зміни утворень в динаміці, – каже Ярослав Олександрович.
Куди звертатись, якщо є ознаки зміни утворень
Лікарі застерігають черкащан від будь-якого самолікування. Якщо виникають якісь підозри чи занепокоєння, то, безумовно, треба звертатись до медичної профільної установи. На першій ланці – це сімейний лікар, далі – дерматолог, онкодерматолог. Можна звертатись напряму як до шкірно-венерологічного диспансеру, так і до онкологічного диспансеру, де проводить амбулаторне консультування онкодерматолог.
– Це досить поширена помилка серед людей нашої країни, особливо серед жінок старшого віку, які “люблять” народні засоби. Дуже часто стикаюсь з такими випадками у поліклініці: припікають, випалюють розжареною голкою, перев’язують ниткою. Близько 90% кажуть, що намагаються лікуватись самостійно. Ні в якому разі цього робити не можна! Це може призвести до значних місцевих хімічних та термічних опіків, прискорення метастазування у випадку злоякісних захворювань шкіри, – наголошує Ярослав Мельник.
Не можна погоджуватись на будь-які маніпуляції з утвореннями на шкірі, як то – судинні, пігментні, папіломи, – якщо такі маніпуляції береться виконувати не фахівець, тим паче, не медик. Велика когорта людей, які не є медичними фахівцями, сміливо починають вирізати, випалювати термічно чи хімічно, виморожувати азотом чи засобами, які перебувають в загальному доступі, наприклад, такими, як, наприклад, “Вартнер”, тощо.
“Ні” самолікуванню
Нефаховий підхід до лікування новоутворень шкіри, як і самолікування, унеможливлює точне діагностування захворювання, що у випадку злоякісного процесу може бути фатальним. Адже для гістологічногодослідження потрібно мати зразок тканини, отриманий та збережений спеціальним способом. При альтернативних, ніж хірургічний, способах видалення шкірних новоутворень зразок тканини, зрозуміло, зберегти та дослідити не є можливим.
В майбутньому, після такого “кустарного” видалення та втрати без дослідження вкрай цінного для своєчасної діагностики зразка тканини, у випадку злоякісних новоутворень, а саме – меланоми, через деякий час лікарям доводиться діагностувати ту саму меланому вже у вигляді розповсюдженого процесу, з ураженням органів та обмеженим прогнозом стосовно лікування та життя.
За словами Ярослава Мельника, на прогноз і на вибір способу лікування пацієнтів з меланомою найбільш критично впливає стадія новоутворення. Меланома в ранній стадії виявлення підлягає радикальному хірургічному або комбінованому (з долученням хіміотерапії та/або променевої терапії) лікуванню. На ранніх стадіях лікування меланоми має на меті виліковування, тобто, є радикальним, “викорінюючим”, та полягає в хірургічному видаленні вогнища злоякісного новоутворення.
Для унеможливлення метастазування використовуються спеціальні, суто онкологічні, підходи до виконання хірургічного втручання, а тому такі втручання доцільно проводити лише в спеціалізованому закладі.
Хірургічне лікування, окрім радикальності, є також маловартісним, часто, з огляду на поверхневий характер ураження, а відповідно, і втручання – може бути навіть амбулаторним. Але, потрібно ще раз наголосити, такий підхід можливий та доцільний лише на ранніх стадіях, що не завжди буває в повсякденні. Лікування меланоми в продвинутих стадіях є досить проблематичним як стосовно прогнозу, так і вибору способу лікування і насьогодні так не лише в Україні, а й у цілком у світі.
В більшості випадків доцільною може бути лише хіміотерапія, ефективність якої досить обмежена, а вартість – істотно висока. Лікування частіше носить паліативний характер – це стримування прогресування, подовження та покращення якості життя пацієнта, симптоматичне лікування, тощо. Саме тому потрібно прагнути до раннього виявлення та своєчасного фахового лікування, – розповів Валерій Дума.
Поради лікаря Бажано формувати в суспільстві культури здорового способу життя та свідомого ставлення до свого здоров’я. Цим питанням має перейматися кожен громадянин. А функція медичного працівника – не примушувати , а організувати та провести обстеження на запит пацієнта .
Як говорить Валерій Дума, глобальною гендерною відмінністю є той факт, що жінки більш ретельно ставляться до стану здоров’я. Для чоловіків природно уникати профілактичних заходів, таких як огляди та обстеження. Хоча захворюваність на пухлинні новоутворення шкіри та слизових оболонок у них ніяк не істотно нижча, ніж серед жінок. Тому, потрібно розвивати та підтримувати “інтерес” до періодичного обстеження чоловіків як серед медичних працівників, так і на побутовому рівні (родина, оточення, колектив, ЗМІ, тощо).
Ніколи не зайвими будуть в родині як самоогляд, так і порада звернутись до фахівця. Так, для прикладу, велику кількість випадків захворювань хвороб шкіри різної природи виявили під час масової мобілізації у 2014-2015 роках, коли на обстеження потрапила велика кількість чоловіків, які уникали оглядів тривалий час.
Цікавим є також той факт, що ці чоловіки в більшості були соціально адаптовані, мали родину, тощо.
– слід уникати тривалого перебування на сонці (бажано засмагати до 10 години ранку та опісля 16 години дня, коли активність сонця найменша);
– варто застосовувати сонцезахисні креми на відкриті ділянки тіла із фактором захисту (SPF) від 30 і більше.
– під час тривалого перебування на сонці доцільно повторне нанесення сонцезахисних засобів кожні дві години; – слід уникати травматизації родимок та родимих плям;
– при навності великої кількості невусів (плям чи родимок) – більше 30 – слід регулярно з’являтись на консультацію до дерматолога чи онкодерматолога, оптимально – раз на 6 місяців;
– в сумнівних діагностичних випадках не слід зволікати з відвідіванням дерматолога або онкодерматолога для проведенням процедури дерматоскопії, тощо – не варто проводити самостійне або не фахове видалення новоутворень.
Усі найцікавіші новини Черкас та регіону можна отримувати на нашому каналі в Telegram